Hormon Glossar
Was Du immer schon über Hormone wissen wolltest.
Dieses Glossar ist ein „lebender Organismus“, ich schreibe immer weiter und möchte es immer mehr verbessern. Wenn Ihr Anregungen habt, Begriffe vorschlagen möchtet oder Fehler findet, bin ich für eine Nachricht immer dankbar. Mail an: hormone@dr-laser.ch
Androgene
Eine der grossen Hormonfamilien. Das Wort kommt aus dem Altgriechischen und entspricht der Bedeutung von „Mann-werdend“, also „männliche“ Hormone, was ein veralteter Begriff ist, denn Frauen haben und brauchen diese Hormone auch in grossen Mengen.
Sie werden in den Eierstöcken (Testosteron, Androstendion) oder in der Nebennierenrinde (DHEA/-Sulfat) gebildet.
Bindungseiweisse (-globuline)
Bindungseiweisse sind grosse Moleküle, die als „Taxis“ im Blutstrom schwimmen und die Hormone transportieren, z.B. das Sexual Hormone Binding Globuline SHBG. Die Menge ist nicht unter allen Bedingungen gleich, sondern hängt z.B. vom Östrogenlevel, dem Grad des Übergewichts, vom Alter ab.
Wenn die Gesamthormonmenge von xy gemessen wird, werden die Hormone von XY in den Taxis und die „Fussgänger“ erfasst.
Bioidentisch
Bioidentisch heisst, dass die Hormone, die produziert werden, in ihrer chemischen Struktur exakt so sind wie körpereigenen.
Es hat nichts mit „Bio“ zu tun. Man könnte auch schreiben „Humanidentisch“.
Das heute verwendete Insulin ist auch zumeist Humaninsulin, weil es identisch ist. Es ist aber synthetisch produziert, genauso wie auch 17ß- Östradiol und Progesteron etc. synthetisch als bioidentische Hormone hergestellt werden.
Blutanalyse
In manchen Fällen kann es sinnvoll sein, mit einer Blutanalyse eine Bestimmung der Hormonwerte zu machen. Die Sexualhormone (Estradiol, Testosteron, Progesteron etc.) schwimmen im Blutserum und sind grösstenteils an Ihre Transporteiweisse gebunden. Im Labor oder schon zuvor wird das flüssige Blutserum von den festen Bestandteilen (rote Blutkörperchen etc.) per Zentrifugation getrennt. In der klaren Flüssigkeit wird dann automatisiert die Konzentration des Hormonwerts gemessen und dann in Mengeneinheiten pro Volumen angegeben.
Das Ergebnis wird in der Schweiz meist als SI-Einheit ausgegeben. Für Estradiol heisst es dann pmol/l, also picomol pro Liter oder konventionell pg/ml. Dazwischen liegt immer ein Umrechnungsfaktor. Es lohnt sich, nicht nur auf die Zahl zu gucken, sondern auch auf die Einheit, die genannt ist – sonst gibt es Verwirrungen. Bei Estradiol sind 100 pg/ml dasselbe wie 368 pmol/l. Pico ist ein Billionstel (10−12), also sehr wenig. Nano ist ein Milliardstel (10−9), also 1000mal mehr. Testosteron wird in ng/ml oder nmol/l angegeben und es kommt tatsächlich fast tausendmal häufiger bei Frauen vor als das Estradiol.
Neben den Ergebnissen stehen die für diesen Test festgelegten Referenzwerte von/bis. Das ist die Spanne von Ergebnissen, innerhalb derer 95 % aller Gesunden mit ihren Ergebnissen liegen, 5% der Gesunden liegen noch drüber oder drunter. Werte ausserhalb dieses Bereichs werden vom Labor meistens in Rot ausgegeben. Das bedeutet nicht «krank», sondern erstmal nur, dass dieser Wert einer besonderen Erklärung bedarf. Die Referenzwerte sind abhängig vom Geschlecht, von der Ethnie und müssen auch altersabhängig besonders interpretiert werden.
Da die Hormonwerte im normalen Zyklus immer sehr breiten Schwankungen unterworfen sind, ist sinnvoll, nur zu definierten Phasen die Probe zu nehmen, damit die Interpretierbarkeit gegeben ist.
Die Sexualhormone müssen nicht nüchtern abgenommen werden, haben unter Umständen aber Tagesschwankungen.
Brain Fog
Brain Fog ist eine Sammelbezeichnung für verschiedene kognitive Einschränkungen und wird von Frauen im Zusammenhang mit anderen menopausalen Veränderungen gesehen. Vergesslichkeit, Konzentrationsstörungen, Irritiertheit sind die Hauptsymptome. Die Veränderungen der Hirnfunktion können hormonell bedingt sein oder durch den auftretenden Schlafmangel. Durch das sinkende Estradiol steigt die Aktivität von Inflammationsmolekülen im Gehirn an und die Leistungsfähigkeit sinkt.
Estradiol wirkt neuroprotektiv und schützt die Nerven vor degenerativen Prozessen. Ausserdem hat auch das im Gehirn überschüssig vorhandene FSH einen direkten Einfluss auf die Demenzentstehung (Ablagerung von ß-Amyloid-Proteinen und TAU, Inflammation, Absterben von Nerven).
Das Nachlassen der kognitiven Funktionen infolge von inflammatorische Alterungsprozessen ist aber auch an den Männern zu beobachten.
Depression
Von einer Major Depressive Disorder sind 4.5% aller Menschen betroffen, also 300 Millionen weltweit. Die Depression kann im Laufe des Lebens kommen und gehen. Die cerebralen Prozesse, die hormonausgelöst im Rahmen der Wechseljahre auftreten, begünstigen das (Wieder-) Auftreten einer Depression oft.
Die Symptome sind Antriebslosigkeit, Hoffnungslosigkeit, Schlafstörungen, vermindertes Selbstwertgefühl, Ängstlichkeit.
Sofern die Stimmungsveränderung durch einen Hormonmangel getriggert ist, bessert sie sich auch mit einem passenden Hormonersatz. Generell wird die Depression aber mit Antidepressiva oder Psychotherapie behandelt.
DHEA (Dehydroandrostendion-Sulfat)
DHEA und die periphere Speicherform DHEA-Sulfat stammen zu 90% aus der Nebennierenrinde, wo sie aus Cholesterin im Rahmen der Cortisolproduktion entstehen. Es zählt zu den Androgenen, ist das häufigste Steroidmolekül und kann je nach Situation in Testosteron und die Vorläufer oder in Östradiol und die Vorstufen umgewandelt werden.
Es ist ein Zwischenprodukt auf dem Weg zu einem anderen Hormon und hat selbst wenig spezifische Wirkung bzw. es gibt dafür kaum Rezeptoren im Körper.
Es gibt aber bewiesene Zusammenhänge zwischen höheren DHEA-Spiegeln und verbesserter Statistik für Herzkreislauf-Erkrankungen, Gehirnerkrankungen, Muskelmasse, Diabetesrisiko etc.
Diosgenin
Ausgangsmolekül für die industrielle Produktion von bioidentischen und anderen Hormonen, da die Struktur verwandt ist und nur Baukasten-ähnlich verändert werden muss. Kommt in der Natur in der Yamswurzel vor und im Bockshornklee.
Es gibt keine Studien darüber, zu welchen Hormonen Diosgenin im menschlichen Körper weiterverarbeitet wird. Die Wirkung wird als progesteronartig beschrieben und die Molekülstrukturen sind sich ähnlich.
Estriol oder Östriol
Estriol ist ein Hormon, das als wichtiges Produkt des weiblichen Körpers nur in der Schwangerschaft vorkommt. Sonst ist es quasi nur die schwächliche Schwester des Estradiols. Es ist ein Marker für die Leistung der Plazenta und wird nicht mehr bestimmt, seitdem mit den Doppler-Ultraschalluntersuchungen viel präzisere Vorhersagedaten erhoben werden können. Es hat also überhaupt keinen Sinn, Estriol im Blut zu bestimmen.
Estriol verträgt sich aber gut in fetthaltigen Cremes und bindet an den Estrogenrezeptor ß, der in der Vagina und am äusseren weiblichen Genitale vorkommt und kann gut verwendet werden, um lokal eine Östrogentherapie durchzuführen. Mit den Cremes, die langfristig 2-3x pro Woche angewandt werden, wird Scheidentrockenheit vorgebeugt, ausserdem bleibt das Gewebe elastischer und geschmeidiger und die Sensibilität bleibt besser erhalten.
Die Wirkung am Rezeptor beträgt 10% der Wirkung des Estradiols, weswegen der Effekt des Estriols bei Applikation an der Vagina für den Rest des Körpers zu vernachlässigen ist. Die Lokaltherapie ersetzt keine Hormonersatztherapie, kann aber mit ihr kombiniert werden, wenn das erforderlich ist.
Estradiol oder Östradiol
17ß-Östradiol ist die wichtigste Form der Östrogene und wird im Verlauf der Eibläschen (Follikel)-Entwicklung im Eierstock gebildet. Je nachdem, wie weit die Follikelentwicklung ist, gibt es sehr unterschiedliche Konzentrationen im Blut, vor dem Eisprung ca. 10x mehr als zum Zeitpunkt der Menstruation.
Östradiol wird aber auch im Fettgewebe gebildet, auch dann aus dem Testosteron mit Hilfe eines Enzyms, das Aromatase heisst.
Die Östrogenrezeptoren sind perfekt auf dieses Östradiol eingerichtet, aber jedes andere Östrogen kann dort schwächer oder stärker auch anbinden. Es gibt Östrogenrezeptor alpha und beta, die unterschiedlich auf die Organe verteilt sind. In fast allen Organen gibt es Östrogenrezeptoren und deswegen spürt eine Frau auch fast überall, wenn das Östrogen weniger wird und diese Rezeptoren kein Futter mehr bekommen. Die Östrogenmangelsymptome reichen von Scheidentrockenheit über verminderte Tränenfüssigkeit bis zu Gelenkschmerzen und Knochenmasseverlust.
Die Östradiolproduktion der Eierstöcke ist mit den Steuerzentren des Zwischenhirn und der Hirnanhangdrüse (Hypophyse) in einem Rückkopplungsmechanismus verbunden.
Ein Sensor im Hirn misst, ob im Blut genügend Östradiol herumschwimmt. Falls nicht, werden von der Hypophyse noch mehr Impulse mit dem Steuerungshormon FSH auf die Eierstöcke gefeuert, um diese zur Arbeit anzutreiben, dass sie Östradiol produzieren.
In diesen Steuerungsmechanismus greifen dann auch Medikamente ein. Sowohl mit einer Pille als auch mit einer Hormonersatztherapie wird verwertbares Östrogen in irgendeiner Form in den Kreislauf gestellt und vom Sensor erfasst. Dann fährt die Produktion von FSH herunter. Bei der Pille führt das dazu, dass die Eierstöcke soweit lahmgelegt werden, dass keine Ovulationen mehr stattfinden. Bei der HRT führt das dazu, dass mit dem sinkenden FSH die Hitzewallungen und anderen FSH-Symptome nachlassen und mit dem substituierten Östrogen auch die Rezeptoren wieder gefüttert werden.
Estron oder Östron
Estron ist so etwas wie der blinde Passagier im Östrogenstoffwechsel. So lange die Eierstöcke produzieren, kommen noch 45% der Produktion von dort, 5% aus der Nebenniere und 50% aus dem Fettgewebe. Je mehr Fettgewebe, umso mehr Estron. Das Estron wird dort aus Androstendion, einem Androgen, gebildet und kann weiter zu Estradiol verarbeitet werden. Die Hormonproduktion im Fettgewebe läuft immer gleich, 24/7, und ist keiner Rückkoppelung und keinem Zyklus unterworfen und kann die Östrogengesamtladung deutlich verändern. Bei Einnahme von synthetischen Estrogenen kann es in der Leber auch zur vermehrten Bildung von Estron kommen. Wenn unerklärliche Symptome von Östrogenüberschuss (Brustspannen etc.) auftauchen, kann es sinnvoll sein, nach dem Estron zu schauen. Zum Routine-Laborprofil gehört es nicht.
Ethinylestradiol
Durch den blauen Zipfel an diesem Östrogenmolekül wird es zu Ethinylestradiol. Dies ist das Östrogen, das in vielen Pillen vorkommt (nicht in allen). Die anhängende Ethinylgruppe verändert die Verstoffwechselung im Vergleich zum 17ß-Östradiol kollossal. Dieses Molekül ist durch nichts kaputt zu bekommen und läuft nicht nur einmal durch die Leber sondern mehrfach. In der Leber ist es eingebunden in die verstärkte Produktion von Gerinnungsstoffen, Bindungseiweissen und vielen anderen Stoffen und hat bei diesen mehrfachen Durchläufen einen grossen Einfluss auf viele Körperfunktionen. Abhängig von der Dosis und der Kombination mit einem synthetischen Gestagen kommt es zu einem erhöhten Thromboserisiko, das je nach Alter und weiteren Risikofaktoren ( Rauchen, Übergewicht, keine Bewegung, zusätzliche familiäre Thrombosefaktoren etc.) zum Tragen kommt.
FSH
Das Follikelstimulierende Hormon wird nach Impulsen des GnRH (Gonadotropin-Releasing-Hormon)aus dem Zwischenhirn (Hypophyse) von der Hypophyse in die Blutbahn gegeben und führt zur Reifung des Eibläschens im Eierstock – und damit zur Östrogenproduktion.
Ist genügend Östrogen in der Blutbahn, gibt es einen Rückkopplungseffekt Richtung Hirn und FSH wird gedrosselt. Wenn zu wenig Östrogen produziert werden kann, z.B. weil die Eierstöcke wegen der (kommenden) Wechseljahre am Limit sind, dann dreht die FSH-Ausschüttung durch. FSH wird in Impulsen von der Hypophyse freigesetzt.
Es sagt nicht nur den Eierstöcken, dass sie doch bitte Östrogen produzieren sollen, sondern entfaltet ein Eigenleben, dass zu mehreren unerwünschten Effekten führt. Mit den Impulsen kommt es zu nächtlichem Erwachen, Hitzewallungen, Schweissausbrüchen, anderen Gehirnveränderungen und leider auch zu einer Einschränkung der Fettabschmelzung (Lipolyse). Hier wird noch weiter geforscht. Entwickelt werden Medikamente, die die FSH Impulse direkt unterbinden können und die dann auch gegen Hitzewallungen eingesetzt werden könnten. So könnten die Hitzewallungen und anderen Symptome auch gut bei den Frauen behandelt werden, die keine Östrogene einnehmen können.
Gestagene
Gelbkörperhormone. Gruppe von Hormonen, die dem Progesteron ähnlich sind und deswegen auch am Progesteronrezeptor binden und eine progesteronähnliche Reaktion an der Zielzelle hervorrufen können.
Die künstlichen Gestagene haben dabei eine stärkere Bindungskraft als das original Progesteron, weswegen man davon meistens viel weniger Milligramm braucht ( als vom Original), um dieselbe Wirkung hervorzurufen. Die künstlichen Gestagene haben aber meistens die Eigenschaft, auch an andere Rezeptoren anzubinden, z.B. am Testosteronrezeptor zu blockieren oder zu stimulieren. In den Antibabypillen werden sie wegen dieser anderen Effekte gerne benutzt als „Pille gegen Pickel“, „Pille zum Ausschwemmen“ etc. Früher wurden die Pillen in dieser Weise beworben.
Gewichtzunahme
Jenseits des 50. Geburtstags haben nur wenige Frauen noch eine tolle Taille. (Männer auch nicht.) Natürlicherweise wird die Fettverstoffwechselung ab der frühen Prämenopause durch das ansteigende Stimulationshormon FSH verändert. Die Natur möchte, dass wir stabiler werden – am Rumpf. Die Arme und Beine werden dünner und schlabberiger.
Gleichzeitig setzen oft Schlafstörungen ein, was auch zu einer verminderten Fettverbrennung beiträgt und uns zunehmen lässt. Wer schlecht schläft, hat weniger Energie für Sport, ist frustrierter und erschöpft. Die Schlafstörung ist ebenfalls eng an die nächtliche FSH Ausschüttung gekoppelt.
Abgesehen von den üblichen Diätempfehlungen und Sport-Verordnungen helfen tatsächlich Massnahmen, die das FSH wieder absenken. Im Moment ist dazu nur die Östrogengabe im Rahmen einer Hormonersatztherapie geeignet, in ein paar Jahren wird es auch Medikamente geben, die direkt das FSH reduzieren.
Gonadotropine
Herz-Kreislauf-Risiko
Hormon
Molekül, das über die Blutbahn oder andere Körpersäfte im Körper von A nach B kommt und am Zielort eine Reaktion an der Zelle auslöst.
Die peripheren Sexualhormone sind alle Steroidhormone, weil sie immer aus den sechseckigen Strukturen bestehen. Sie werden alle aus dem Cholesterin über diverse Zwischenstufen synthetisiert.
Auch Insulin, Adrenalin, Schilddrüsenhormone und Melatonin sind allen bekannt. Es gibt aber noch viel mehr Moleküle, die als Hormon im Körper funktionieren. Vitamin D ist im engeren Sinne auch ein Hormon.
Hormonelles (Un-)gleichgewicht
Da es sich beim Menstruationszyklus um einen dynamischen Prozess handelt, sind an jedem Tag die Hormonwerte und deren Konstellation anders. Aus der Konstellation von Tag 1 ergibt sich durch Rückkopplungseffekte auf die Gonadotropine (Steuerungshormone) dann die Konstellation von Tag 2 usw.
Von Kinderwunschbehandlungen weiss man für die zweite Zyklushälfte (und zwar genau für den Zeitraum, wo sich der Embryo einnisten sollte und die Gebärmutterschleimhaut perfekt vorbreitet sein sollte), dass bestimmte Level von Östrogen und Progesteron mit höheren Schwangerschaftsraten verbunden sind.
Einer Frau, die einen regelmässigen Zyklus hat und nicht einmal Kinderwunsch, kann das aber ziemlich egal sein, wie die Werte sind.
Ärztinnen sprechen eher von einer Ovarfunktionsstörung, wenn ein Zyklus vorliegt, der immer zu kurz ( < 25 Tage) oder zu lang (> 35 Tage) ist, oder vermuten eine Ovarfunktionsstörung, wenn schwere prämenstruelle Symptome vorliegen. Dann sollten die Hormonwerte abgeklärt werden.
Auch Insulin, Adrenalin, Schilddrüsenhormone und Melatonin sind allen bekannt. Es gibt aber noch viel mehr Moleküle, die als Hormon im Körper funktionieren. Vitamin D ist im engeren Sinne auch ein Hormon.
Hormonersatztherapie
… so heisst es, wenn ein Ersatz eingenommen oder sonstwie zugeführt wird, wenn die eigene Produktion von Hormonen stillsteht. Das klassische Beispiel ist, dass die Eierstöcke nicht mehr über funktionierende Follikel (Eibläschen) verfügen und deswegen die Produktion von Östrogen nicht mehr stattfinden kann. Dann gibt es auch keinen Eisprung und kein Progesteron. Dann könnte eine Hormonersatztherapie mit beiden Hormonen in Frage kommen.
In der Prämenopause schaffen es die Eierstöcke oft, einen Follikel wachsen zu lassen und Östrogen zu produzieren, aber nicht, den Follikel bis zum Eisprung zu bringen, so dass kein Progesteron vorhanden ist. Dann kann auch erwogen werden, erstmal nur Progesteron anzuwenden.
Bei jüngeren Frauen ist es meist sinnvoller, evtl. Störfaktoren zu beseitigen, damit die Eierstöcke wieder von selbst alles produzieren können.
Hormonrezeptor
Die Oberfläche der Körperzellen ist nicht so glatt wie ein Luftballon, sondern sieht eher aus, wie von Anfängern gehäkelt, mit Löchern und heraushängenden Fäden.
Über diese Löcher und Fäden kommuniziert die Zelle mit dem Rest des Körpers. Die Löcher sind unterschiedliche Schlüssellöcher. Wenn der passende Schlüssel (das Hormon XY) dort andockt, wird eine bestimmte Arbeit in der Zelle in Auftrag gegeben.
Hypophyse
Bohnengrosses, sehr wichtiges Regulationsorgan. Ist mitten im Kopf auf der Linie zwischen den Kiefergelenken. Es werden drei Abteilungen unterschieden und für alle kommen die übergeordneten Befehlen von oben, aus dem Zwischenhirn/Hypothalamus. Ohne Hypophyse geht bei den Hormonen nichts, denn von hier kommen auch die Steuerungshormone:
Vorderlappen:
- LH/Luteinisierendes H. -Ovar
- FSH/Follikelstimulierendes H. – Ovar
- TSH/Schilddrüsenstimulierendes H.
- ACTH/Adrenocorticotropes H. – Cortisolproduktion Nebennierenrinde
- Prolaktin (Milch- und Stresshormon)
- STH/Wachstumshormon
Zwischenlappen:
- Melanozytenstimulierendes Hormon (MSH)
Hinterlappen:
Oxytocin (Wehen und Orgasmus) und antidiuretisches Hormon ADH (Wasserhaushalt)
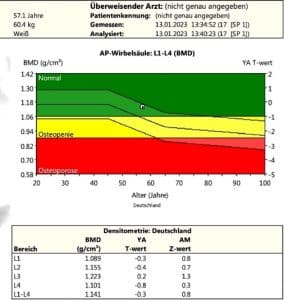
Knochendichte
Knochen befinden sich in einem ständigen Umbauprozess. Es entstehen permanent feine Haarrisse, deren defektes Material abgebaut und durch neuen Knochen ersetzt wird. Es gibt deswegen Knochenfresszellen und Knochenaufbauzellen. Nur wenn das Verhältnis und Zusammenspiel stimmen, bleibt der Knochen erhalten.
Osteoporose ist eine deutliche Verminderung der Knochendichte und bedeutet ein erhöhtes Frakturrisiko von 40% über die Lebensspanne. Frakturen sind vor allem im höheren Alter mit einer erheblichen Mortalität verbunden.
Östrogen bindet an den Östrogenrezeptor alpha und hemmt die Knochenfresszellen und den Niedergang der Knochenaufbauzellen. Östrogen sorgt also für den Knochenaufbau. Kurz vor und vor allem die ersten 2-3 Jahre nach der Menopause kommt es durch den einsetzenden Östrogenmangel zu einem deutlichen Knochendichteverlust.
Nach der Menopause angewandtes Östrogen stabilisiert die Knochendichte und kann dosisabhängig auch zu einer Zunahme der Knochendichte führen.
Phytoöstrogene binden mehr an den Östrogenrezeptor ß als an alpha. Genistein ( Soja) hemmt die Knochenfresszellen, wenn es bis dahin kommt. Problematisch ist die Resorption von Soja-Genistein in europäischen Därmen, die nicht die passende Enzymausstattung haben. Zur Wirkung am Knochen liegen keine ausreichenden Studien vor.
Progesteron: an den Knochenaufbauzellen gibt es Rezeptoren für Progesteron und eine schwache Wirkung. Es konnten aber in der one-Million-Women-Studie keine Unterschiede bei der Knochendichte gezeigt werden, wenn die Frauen auch ein Gelbkörperhormon zusätzlich zum Östrogen genommen hatten.
Testosteron hat am Knochen eine ähnliche Wirkung wie Östrogen und kann einen Knochenverlust verhindern. Es gibt im Moment aber keine hierfür zugelassenen Präparate und die Anwendung ist off-label, wenn z.B. bei einer Frau, die Brustkrebs hatte, ein Aromatasehemmer mit Testosteron kombiniert gegeben wird. Der Aromatasehemmer ist ein Medikament, das die weitere Verstoffwechselung des Testosterons zum Östrogen verhindert.
Selektive Östrogenrezeptormodulatoren sind keine Östrogene, aber Moleküle, die nur einen der beiden Östrogenrezeptoren anspielen und den anderen blockieren. Raloxifen, z.B., blockiert den Rezeptor ß an der Brust und stimuliert den Rezeptor alpha am Knochen. Es ist in Europa zur Osteoporoseprophylaxe zugelassen und in den USA auch zur Prophylaxe von Brustkrebs.
Krebsrisiko
Ein erhöhtes Risiko für alle Karzinome und speziell auch Brustkrebs ergibt sich bei höherem Alkoholkonsum oder Nikotinabusus, sowie bei Übergewicht.
Je mehr Eisprünge Frauen im Leben haben, umso höher ist das Brustkrebsrisiko. Es ist niedriger, wenn Frauen länger keine Blutungen hatten oder oft schwanger waren oder gestillt haben.
Wenn 10.000 Frauen ein Jahr lang eine Hormonersatztherapie mit einer bioidentischen Kombination von Östrogen und Progesteron machen, kommen 8 zusätzliche Karzinome hinzu zu denen, die sowieso auftreten. Bei einer Kombination von dem früher verwendeten konjugierten Östrogen (aus Stutenharn) und Medroxyprogesteronacetat liegt das Risiko deutlich höher.
Bei einer alleinigen Östrogengabe ohne Progesteron ist das Risiko sogar niedriger als bei nichtbehandelten Frauen. Auch das Thromboserisiko ist dann nochmal niedriger. Nur mit Östrogen ist das aber nur zulässig, wenn die Gebärmutter entfernt worden ist oder wenn eine Mirena-Spirale ein übermässiges Wachstum der Schleimhaut abblockt.
Frauen, die schon allein wegen des Übergewichts ein erhöhtes Risiko haben, haben mit einer HRT keine weitere Risikosteigerung.
Die Haupt-Todesursache, auch für Frauen, sind Herzkreislauferkrankungen. Das Risiko für eine Herzkreislauferkrankung wird mit einer Hormonersatztherapie halbiert. Genauso auch wird das Osteoporoserisiko ungefähr halbiert für Frauen mit einer Hormonersatztherapie.
LH
Libidoverlust
Für die sexuelle Lust gibt es keinen Normalitätsbegriff. Abhängig von der Lebensphase, dem Alter, der Beziehungslänge, den Störfaktoren, Krankheiten etc. kann es sehr unterschiedlich sein. Gut ist, wenn die Partner diesbezüglich ähnliche Erwartungen und Bedürfnisse haben und darüber auch reden können.
Wenn jemand einen Libidoverlust bemerkt im Vergleich zu vorherigen Gewohnheiten, kann das ein Symptom sein, das hinterfragt werden sollte. Viele Ursachen kommen in Frage: Beziehungskrise, Kleinkinder, Medikamente, Depressionen, Schmerzen und vieles andere. Es kann auch mit einem Hormonmangel zu tun haben. Auf jeden Fall ist es ein ernstzunehmendes Symptom, das bei einer Beratung auch berichtet werden sollte.
Lutealphase
Zyklusphase, in der Progesteron produziert wird. Nach dem Eisprung bis vor der Menstruation.
Menopause
Eigentlich bezeichnet Menopause das Datum der allerletzten Blutung im Leben. Da man sich ja nie sicher sein kann, kann das nur 1 Jahr rückwirkend so benannt werden.
Es hat sich aus dem US-Sprachgebrauch aber auch hier etabliert, zu der gesamten Phase (die eigentlich Klimakterium heisst) Menopause zu sagen.
Ovarien
Eierstöcke. Unsere Keimdrüsen sind gleich zweimal vorhanden, zur Sicherheit. Schon in der Embryonalphase der Frau werden die unfertigen Eier mit einem einfachen (statt doppelten Chromosomensatz) in den Eierstöcken abgelegt. Von der Pubertät bis zur Prämenopause wird jeden Monat eine Eizelle in ihrem Minifollikel zur Reife gebracht.
Das ist so ungefähr, als wenn in der Filialbäckerei jeden Tag ein halbfertiger Wecken in den Ofen geschoben wird. Mit zunehmendem Alter geht der Teig nicht mehr so toll auf wie in den jüngeren Jahren. Die Befruchtungsrate sinkt dann.
Zudem findet der Abschluss der Meiose erst auf dem Weg in den Eileiter statt, bei älteren Chromosomensträngen sind die sortierenden Proteine nicht mehr so flexibel und es kommt mit zunehmendem Alter der Frau zu Fehlverteilungen der Chromosomen in den Eizellen und dann zu Embryos, bei denen der Chromosomensatz nicht stimmt. So ergibt sich eine geringere Schwangerschaftsrate, einen höhere Wahrscheinlichkeit für Fehlgeburten oder für Kinder mit Chromosomenabweichungen vom normalen Satz ( =46,XX oder 46,XY)
PCO-Syndrom
Perimenopause
Der Zeitraum um die letzte Periode herum. Beginn ca. 2-3 Jahre vorher, wenn die ersten Zyklusunregelmässigkeiten als Ausdruck der nachlassenden Ovarfunktion auftreten und endet mit dem Verebben der Hitzewallungen einige Jahre nach der Menopause.
Phytoöstrogene
Phytoöstrogene sind pflanzliche Stoffe, die aber durchaus an den Östrogenrezeptoren im Körper andocken und eine schwache Östrogenwirkung hervorrufen können. Sie können damit leichte Wechseljahrbeschwerden auch bessern. Auf dem Markt gibt es folgende Substanzen:
- Sojaextrakte (Isoflavone)
- Rotklee (Isoflavone)
- Leinsamen (Lignane)
- Sibirischer Rhabarber (Hydroxystilbene)
- Hopfen (8-Prenylnaringenin)
Da mit diesen Substanzen am Östrogenrezeptor stimuliert wird, kommen sie für Frauen nach Brustkrebs (der ja meist Östrogenrezeptoren hat) nicht in Frage.
Phytotherapie
Biologisches Verfahren, Pflanzenstoffe zu benutzen, die die vasomotorischen oder Stimmungsprobleme auffangen können. Eine Wirkung am Östrogenrezeptor gibt es nicht.
Traubensilberkerze (Cimicifuga racemosa) hat eine Wirkung am Serotonin- Dopamin- und GABA-Rezeptor in Gehirn. Dadurch können in der zentralen Interaktion mit dem FSH die Hitzewallungen abgemildert werden.
Johanniskraut (Hypericum perforatum) wirkt als CYP3A4-Isoenzym und P-Glykoprotein-Inhibitor in höheren Dosierungen stimmungsaufhellend, erhöht aber die Lichtempfindlichkeit der Haut und blockiert einige Medikamentenverstoffwechselungen in der Leber.
Juckbohne (Mucuna pruriens): dopaminerge Wirkung am GABA Rezeptor. Macht gute Laune und kann die Libido verbessern.
Prämenstruelles Dysphorie Syndrom (PMDS)
Das PMDS ist keine hormonelle Störung sondern eine Erkrankung, die überwiegend den psychischen Erkrankungen zugeordnet wird. Der genaue Entstehungsmechanismus ist noch nicht bekannt. Die physiologischen Veränderungen der Hormone im Laufe des Zyklus scheinen eine erhöhte Empfindlichkeit und Destabilisierung der Stimmung auszulösen.
Die Kernsymptome sind:
- Affektlabilität (Stimmungsschwankungen, Empfindlichkeit)
- Reizbarkeit, Wut, mehr Konflikte
- Depressive Verstimmung, Mutlosigkeit, vermindertes Selbstvertrauen
- Angst, Nervosität, Anspannung
Von einer richtigen Depression lässt sich das PMDS oft nur dadurch abgrenzen, dass die Beschwerden alle in der ersten Phase des Zyklus verschwunden sind, während sie bei der Depression eigentlich immer da sind, vielleicht aber schlimmer vor der Menstruation.
Um zur Diagnose zu kommen, lohnt es sich, ein Zyklustagebuch über mehrere Monate zu führen und diese Symptome jeden Tag abzufragen.
Prämenstruelles Syndrom (PMS)
Im normalen Zyklus können vor der Menstruation, wenn die Hormonkonzentrationen von Östradiol und Progesteron abfallen, einige Beschwerden auftreten, die aber keinen Krankheitswert haben, wie z.B. Wassereinlagerungen, weniger Libido oder Ziehen im Bauch.
Wenn die Symptome so stark sind, dass das Leben beeinträchtigt ist durch das Brustspannen oder die Schlafstörung vor der Menstruation etc., ist es ein PMS. Das PMS kann Ausdruck einer vorgelagerten Ovarfunktionsstörung sein und ist in der Pubertät oder vor den Wechseljahren am häufigsten, weil die Eierstöcke dann noch nicht oder nicht mehr so perfekt arbeiten. Bis zu 75 % der Frauen sind irgendwann im Leben davon betroffen.
Da die Wahrnehmung dieser Beschwerden kulturell unterschiedlich ist, sind global die genannten Häufigkeiten für PMS sehr unterschiedlich.
Pregnenolon
Pregnenolon ist ein weniger bekanntes Hormon, das aber als Zwischenprodukt in der Steroidhormonsynthese eine zentrale Stellung hat.
Es kann in geringem Masse zu Progesteron oder auch zu DHEA umgewandelt werden. Es hat auch selbst eine Wirkung an verschiedenen Rezeptoren, aus der sich eine neuroprotektive Wirkung am Gehirn ergibt (Schutz der Nervenzellen, Verbesserung der Konzentration) und über eine cortisolartige Wirkung auch einen positiver Effekt auf Arthritis oder rheumatische Erkrankungen.
Progesteron
Progesteron ist das grösste der hier vorgestellten Hormone, es hat 21 Kohlenwasserstoffmoleküle. Die Produktion erfolgt in den Granulosazellen des beim Eisprung geplatzten Follikels im Eierstock oder auch in grossen Mengen in der Plazenta. Die Produktion in der Nebennierenrinde ist akzidentell und verschwindend gering.
Der Nachweis von Progesteron im Blut setzt einen vorherigen Eisprung voraus oder eine Schwangerschaft oder eine Substitution mit externem Progesteron.
Die Aufnahme über die Haut ist wegen der Molekülgrösse beschränkt und unzuverlässig. Deswegen ist es ein Kunstfehler, eine Substitutionstherapie, die auch mit Östrogen erfolgt, allein mit transdermalem Progesteron zu ergänzen. Das kann im Verhältnis kaum zusammenpassen und dem Wachstumseffekt des Östrogens an der Gebärmutterschleimhaut wird nicht ausreichend Kontra geboten.
Eine Aufgabe des Progesterons ist, nach erfolgtem Eisprung die Gebärmutterschleimhaut auf die Schwangerschaft vorzubereiten. Das Progesteronmaximum im Zyklus ist deswegen dann, wenn sich der befruchtete Embryo 5-6 Tage nach der Ovulation in die Gebärmutterschleimhaut einnisten könnte. Bleibt dieser Kontakt und damit eine Schwangerschaft aus, fällt die Progesteronproduktion und dann auch die Östrogenproduktion wieder ab, weil der gesprungene Follikel (=Gelbkörper) die Produktion einstellt. Dieser Hormonabfall wird oft als unangenehm empfunden und bei krankhaften Symptomen spricht man von Prämenstruellem Syndrom.
Die zweite Zyklushälfte heisst nach dem Gelbkörper Lutealphase.
Eine weitere Aufgabe des Progesterons ist, einen erneuten Eisprung zu verhindern und auch für eine weitere Spermienmigration alle Türen zuzumachen. Diese Eigenschaften macht man sich zur Empfängnisverhütung zunutze. Das verhütende Prinzip in Antibabypillen ist immer ein Gelbkörperhormon (Gestagen).
Schlafstörung
Wir erwarten, dass wir uns ins Bett legen und nach 7 bis 8 Stunden zum Weckerklingeln erfrischt und hellwach in den neuen Tag starten können. – So eine Ideal gibt es nur in der Werbung für Frühstückscerealien!
Die meisten Erwachsenen schätzen ihren Schlaf als unzureichend ein. Die Ursachen sind vielfältig und zum Teil selbstverursacht: Übergewicht und Schlaf-Apnoe, Alkoholkonsum und oberflächlicher Schlaf, elektromagnetische Wellen, schnarchende Partner, Depressionen …
Wenn das Level des FSH ansteigt und mehr FSH nachts in Impulsen alle 90 min aus der Hypophyse gefeuert wird, um die Eierstöcke zur Östrogenproduktion zu bewegen, wachen Frauen auf. Meistens kommt dann eine Hitzewallung und meistens können sie dann nicht wieder einschlafen, weil ohne Progesteron das Gedankenkreisen um Banalitäten beginnt.
Bei leichteren Problemen können pflanzliche Beruhigungsmittel helfen. Auch ein Antihistamin wie Doxylaminsuccinat könnte die Situation verbessern, wenn Hormone nicht aus anderen Gründen schon angezeigt sind.
Speichelanalyse
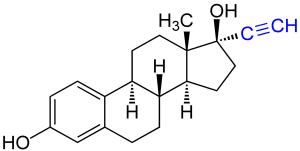
Testosteron
Testosteron ist das kleinste der Sexualhormone, hat nur 18 Kohlenstoffatome und wird durch ein Aromatase genanntes Enzym zum Östrogen. Es ist quasi ein Vorprodukt des Östrogens und auch bei Frauen 1000mal häufiger im Blut als das Östrogen. Ein Embryo entwickelt sich somatisch zum Mädchen, wenn nicht von einem Y-Chromosom-Gen ein Impuls kommt, die Entwicklung in Richtung „männlich“ weiterlaufen zu lassen. Durch diese beiden Hormone werden Körpermerkmale ausgebildet, die kulturell einem Geschlecht zugeordnet werden.
Wenn das fein austarierte Gleichgewicht von Testosteron und Östrogen im Körper einer Frau (oder eines Mannes) nicht ganz stimmen, können auch z.B. von Frauen Merkmale entwickelt werden, die für das weibliche Geschlecht nicht erwartet werden und als störend empfunden werden. Zu denken ist an Haarausfall, Stimmveränderungen, vermehrte Talgabsonderung und Pickel, Haarwuchs an unerwünschten Stellen.
Wenn Frauen (oder Männer) zu wenig Testosteron haben, kann es zu depressiven Verstimmungen, Libidoverlust oder Muskelabbau kommen.